역시 제가 제일 쉽게 풀어서 설명해드릴 수 있는 건 마취 약물들이기에
일반 사람들이 궁금해할 만한 여러가지 마취 유도 약물을 간단히 비교해드리려고 합니다.
해당 글은 진료나 자가 처방을 위한 용도로 절대 사용하실 수 없는 것이며
그렇기에 용량 정보라든지 너무 자세한 내용은 기재하지 않으려고 합니다.
나름 악용의 위험이 있다고 생각하기 때문에.. 세상이 하도 복잡해져서 ㅎㅎ
이 글은 일반인들께서 적당히 집중하시면 읽을 수 있도록
일상어와 일상 표현 위주로 썼기에 과학적 엄밀함에서는 부족한 내용이 있을 수 있습니다.
임상적 분류에 대한 용어의 어려움이 있는데,
사실 같은 약 A가 있어도
전신마취 유도 시 의식 소실을 할 때 사용하면 hypnotic(최면제),
시술을 하시면서 진정치료에 사용하시면 sedative(진정제)인 것이고,
수술 전 불안이나 공황 발작에 사용하면 anxiolytic(항불안제)이 됩니다.
심지어 같은 약물은 anti-epileptic(항뇌전증제)으로 쓰이기도 합니다.
따라서, 사실상 약물의 약리학적 분류/일반명이 아닌
비슷한 임상적 분류를 가지고 시시비비를 따지는 것은
대체로는 큰 의미가 없습니다.
현대의학에서는 같은 약도
의학적 학술 증거에 기반하기만 한다면
다양한 용도로 쓰일 수 있으니,
혹시 비슷한 약물의 효능 분류로 따지는 사람이 있다면
아래와 같이 대응하시기 바랍니다.

본격적인 약물에 대한 내용으로 들어가보겠습니다
마취과에서 전신 마취 유도 시 제일 흔하게 쓰이는 hypnotic은 역시 프로포폴입니다.
잊을만하면 유명인들이 습관성으로 사용했다는 뉴스가 나오거나 루머가 돌기도 하죠.
사용 범위도 넓습니다.
기관이나 마취 전문의 샘 선호에 따라 약간은 다르겠지만
특별한 질환이 없는 환자의 경우
종합병원급에서는 마취 유도 약물로 프로포폴을 많이 사용합니다.
포폴 포폴 많이 줄여 부르시죠
호흡 소실과 혈압 저하가 흔히 나타나지만,
어차피 전신마취는 호흡 소실은 다 예상하고 가는 거기 때문에
(필수 장비가 있는 환경에서 기도에 문제가 없는 일반적인 환자에게 쓴다면)
대체로는 문제가 되지 않습니다.
일회성으로 적당히 주신 경우에는
효과 지속 시간(duration)이 짧아서
이 호흡 소실도 몇 분 후면 웬만큼 돌아오게 되어 있습니다.
그래서 호흡 보조를 할 줄 아는 마취의가
(필수 장비가 있는 환경에서 기도에 문제가 없는 일반적인 환자에게 쓴다면)
이 잠깐을 버티는 건 대체로 가능합니다.
이러한 장점 때문에 monitored anesthesia care(감시마취관리)라는
전신 마취는 안 걸면서
환자가 짧은 수술이나 시술을 견디게 하는
특별한 마취 방법에도 쓰기도 합니다.
내시경과 같은 시술을 하실 때도
다른 과 의사 선생님들께서도 많이 쓰고요
조금씩 조금씩 주면 호흡 억제는 최소화 하시면서
진정 상태를 이어갈 수 있다보니..
또한, 이전에 개발되었던 다른 기전의 약물보다
상황민감성 반감기(context-sensitive half time)가 짧아서
지속주입(infusion)용으로도 자주 쓰입니다.
상황민감성 반감기란?
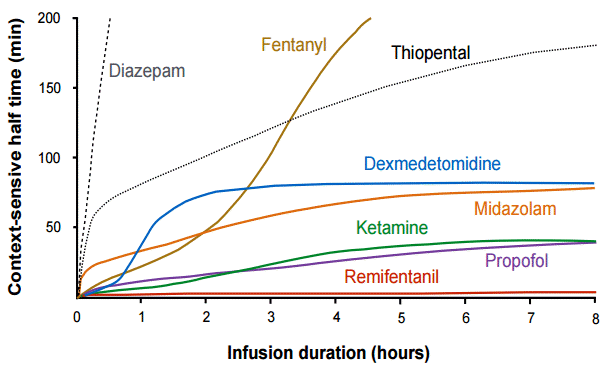
출처: Journal of Neurocritical Care
원래 약물들은 지속적으로 오래 주었을수록,
반감기가 점점 늘어나는 경우가 거의 대부분입니다.
이렇게 얼마나 오래 주었느냐에 따라 반감기가 달라진 결과를
상황민감성 반감기라고 합니다.
따라서, 같은 효능이라면 상황민감성 반감기가 짧을 수록
진정치료에 유리합니다.
언젠가는 환자를 깨워야하긴 하니까요.
보시면 프로포폴은 레미펜타닐 다음으로 상황민감성 반감기가 짧은 약물입니다.
레미펜타닐은 일단 아편계(opioid)이기 때문에 나중에 다루겠습니다.
이렇게 지속적으로 주다가도 환자를 필요 시 깨우기 좋은 약물이라
중환자실(=ICU)이나 수술방에서 진정치료에 유리하다고 할 수 있고,
그래서 1회성 마취유도 뿐만 아니라 지속주입용으로도 많이 씁니다.
약간 곁다리 장점을 이야기하면...
미다졸람이나 thiopental의 경우에는 애매하게 주면
환자께서 안 자고 최악의 경우 난리치는 경우가 은근 있습니다.
이러면 같은 약물로 찔끔찔끔 더 주면 약만 많이 주고
재우는데는 고생하는 경우가 있는데
(특히 미다졸람이 심합니다)
포폴은 그런 일이 드문 편입니다.
특히 이게 맞고 나면 euphoria(행복감)가 있어서 그런지
난리치는 분들이 타 약물에 비해 더 적습니다.
안 주무신다 싶으면 한 번 정도 증량하거나,
미다졸람과 같은 약을 소량 추가 투여하면 대체로 진정되십니다.
물론 다른 약과 병행 투여 시 저혈압과 호흡 소실의 위험성은 증가합니다.
부가적으로, 수술 후에 환자가 속이 안좋은 경우(post-operative nausea vomiting; PONV)에
소량으로 주사해드리면 호전시키는 효과도 있습니다
포폴 짱짱
단점으로는
지속투여로 너무 오래 주면
propofol infusion syndrome이라는 게 올 가능성이 있습니다.
포폴이 페놀계 약물이다 보니 물에 잘 안 녹고
lipid emulsion이라는 우유 비슷한 제형으로 만들어야 합니다.
그렇다보니 단순 수용성 약물보다는
부패도 잘 일어나고,
(따라서 냉장 보관해야하고, 개봉 후 일정시간이 지나면 폐기해야 함)
주사 시 통증도 있고,
오래 주면 이 지질(lipid)들 때문에 propofol infusion syndrome이 오기도 합니다.
프로포폴이 원체 다재다능하니 좀 기네요.
해당 토픽 첫 글은 여기서 마무리하겠습니다.
'의료 > 약간은 전문적인 의료 이야기' 카테고리의 다른 글
| 코로나 추가 접종 간격에 대한 현재 일부 문헌들 (0) | 2021.12.10 |
|---|---|
| 코로나 부스터 백신 접종 효과에 대한 탐색 (0) | 2021.12.10 |
| 마취 중 혈압을 발목에서 재는 것은 왜 위험한가? (0) | 2021.06.04 |
